発症を予防するためには、腰椎の負担を軽減することがポイントです。日頃から、十分なストレッチで体幹や股関節の周りの筋肉の柔軟性を保ち、可動域を広げることを心がけましょう。
また、腹筋や背筋などの腰回りの筋力を強化するトレーニングを行うことも有効です。
疾患
disease
腰椎分離症は、繰り返しかかる圧力が原因で腰の骨(腰椎)にひびが入り、腰やお尻、太ももに痛みやしびれが起こる疾患です。10代前半の若いスポーツ選手に多発するのが特徴で、軽症の場合には完治が期待できますが、進行すると骨がうまく繋がらず、「腰椎すべり症*1」に移行するリスクもあるため、早期に発見して適切な治療を行うことが大切です。
*1 骨の分離が引き金になり、腰椎が前後にずれてしまう疾患。
腰椎分離症とは
腰椎は、脊椎(せきつい:背骨)の一部であり、「椎骨(ついこつ)」と言われる5つの骨で構成されています。それぞれの椎骨には、お腹側にある「椎体(ついたい)」と背中側にある「椎弓(ついきゅう)」と呼ばれる2つの部位があり、椎体と椎弓で囲まれた「椎孔(ついこう)」と呼ばれる空間がトンネル状に縦に繋がり、神経*2の通り道(脊柱管:せきちゅうかん)になっています。
*2脳からの指令を伝える「脊髄(せきずい)」や足の動きをコントロールする「馬尾神経(ばびしんけい)」
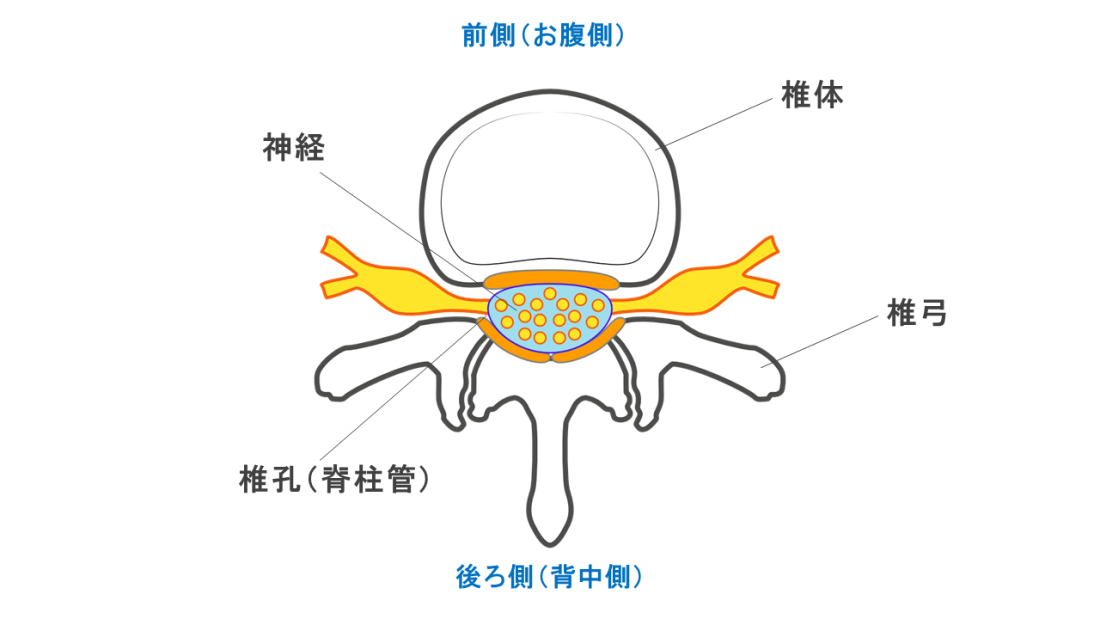
リングのような形をしている椎弓は、非常に繊細で衝撃に弱いため、腰に負担のかかる運動を繰り返すうちにひびが入ってしまうことがあり(疲労骨折)、症状が進行して椎体と椎弓が完全に分離してしまうものを「腰椎分離症」と言います。
腰椎分離症は脊椎の構造上、傾斜がきつく、強い圧力がかかる一番下の腰椎(第5腰椎)に発症することがほとんどで、左右どちらか片側、もしくは両側に起こる場合もあります。

腰椎分離症の原因
腰椎の分離は一度のケガで突発的に起こるものではなく、スポーツの練習で繰り返し行う動作のストレスによる椎弓の疲労骨折が原因と考えられています。
≪発症しやすい動作≫
頻繁に体を前後に曲げる、身体を反らす、腰の回旋(かいせん:捻り)など
≪発症しやすい種目≫
野球、サッカー、バレーボール、バスケットボール、柔道、ラグビー、体操、ウエイトリフティング、陸上競技など
腰椎分離症の発症リスクの高い人
腰椎分離症は成人になってから発症するケースもありますが、身体が柔らかく、骨が未発達な10~15歳頃に多発するのが特徴です。日常的に激しい練習を行うスポーツ選手の30~40%程度の方が腰椎分離症を発症するとも言われており、女子に比べ、圧倒的に男子の発症が多くなっています。上記のような競技に取り組む成長期の方で、2週間以上腰の痛みが続くような場合には腰椎分離症の可能性が考えられるため、早期に検査を受けることをおすすめします。
なお、スポーツのオーバートレーニング以外による発症は稀ですが、先天的に腰椎が弱い場合など、体質的な要因(遺伝)で発症するケースも5%程度あると言われています。
腰椎分離症の症状
腰椎分離症のおもな症状は腰の痛みです。何もしなくても痛くて動けないというような痛みではなく、運動や動作時に痛みが出て、身体を反らした時に症状が悪化するのが特徴です。臀部(お尻)や太ももの外側にも、重だるい鈍い痛みを伴うことがあります。
腰椎分離症は進行度によって3つの段階があり、それぞれ症状には違いがあります。
腰椎分離症の病期と症状
- 初期
椎弓にひびが入った状態です。運動時や運動後、腰の狭い範囲に痛みが現れます。
安静時には痛みがなく、日常生活にも支障がないことが多いため、発症に気付かない場合も少なくありません。 - 進行期
分離部分がやや広がった状態です。折れた部分の骨硬化(こつこうか:時間が経って骨が硬くなること)はまだ起こっていません。運動時以外の日常生活動作(立ちっぱなしや座りっぱなし、中腰姿勢など)で痛みが出ることもありますが、下肢(足)のしびれや麻痺といった神経症状を伴うことはありません。 - 終末期(偽関節型)
骨が完全に分離し、骨の硬化も始まっている状態です。
分離部はグラグラな状態で、これを「偽関節(ぎかんせつ)*3」と言います。偽関節になると分離部の周りには「骨棘(こっきょく)」と呼ばれる骨のとげが発生し、とげが脊柱管内の馬尾神経に触れるようになると、腰から足にかけての痛みやしびれ(坐骨神経痛)が起こります。
*3 偽関節:骨折した骨が再生する過程で止まってうまく癒合せず、関節のような状態になってしまうこと。「癒合不全(ゆごうふぜん)」とも言います。
腰椎分離症の検査・診断
腰椎分離症の診断には、以下のような検査を行います。
X線検査
X線を使用して骨の撮影を行い、骨折や骨のズレの有無、骨の形、骨と骨の間隔などを確認します。当院では「FPD(Flat Panel Detector:フラットパネルディテクタ)」という機器を導入しており、従来よりも被爆量が少なく、撮影時間も短縮できるため、検査に伴う患者様のお身体への負担を軽減できるのが大きなメリットです。
CT検査
X線を使用し、体内を輪切りにした画像や立体の画像を撮影する検査で、X線よりもさらに詳しい骨の状態の評価を行うことができます。
すでに分離が進んでいる場合はX線検査だけで十分診断が可能ですが、ごく初期の腰椎分離症の場合、X線検査では分かりにくい場合も多いため、CT検査が必要になります。
当院では、予約なしでCT検査を受けていただくことが可能です。迅速に検査を行うことで、正確な診断を行うことができるのが大きなメリットです。
MRI検査
強い磁気と電波を使い、体内を断面像として画像にする検査です。
X線検査では分からない柔らかい組織(椎間板や神経、筋肉など)の状態を調べることで、分離症の発症初期に見られる「骨髄浮腫(こつずいふしゅ:骨の中の炎症)」の確認が可能です。
当院のMRI装置は全身が入る筒型ではなく、お身体の周りが開放されているオープンタイプですので、狭い空間が苦手という方でも安心して検査を受けることができます。また、お子様が検査に不安がある場合には、親御さんも一緒に検査室に入っていただくことが可能です。
神経根ブロック
脊髄神経の根元にある「神経根(しんけいこん)」に神経を麻痺させる局所麻酔薬を注射し、痛みの感覚を脳に伝達する神経の働きを遮断します。神経根ブロックは、痛みを緩和する治療法の1つですが、痛みの出る位置を正確に特定するための検査として行うこともあります。
腰椎分離症の場合、分離部分で神経根が圧迫されていることが多く、神経根ブロックで発症箇所の位置の特定が可能です。
腰椎分離症の治療
腰椎分離症は、大きく分けて「保存治療」と「手術療法」の2つがあり、進行度によって治療法がそれぞれ異なります。
保存治療
保存治療とは、手術をせずに根治や症状の改善を目指す治療です。
発症初期のひびが入っている状態や、進行期でも骨癒合(こつゆごう:骨がくっつくこと)の可能性がある場合には、根治を目指して保存治療を行います。
ただし、すでに偽関節になっていると骨癒合は難しくなるため、痛みのコントロールが治療の目的になり、保存治療を行っても十分な効果が得られない場合には手術を検討します。
- 安静(運動の中止)
骨の癒合状態に応じ、原因となる競技はもちろん、体育の授業なども含めた運動を一定期間(3~12か月程度)中止します。 - 装具療法
硬質コルセットを使用して腰椎の固定を行います。正しく装着することで骨癒合をスムーズにし、完治の可能性を高めることが可能です。 - 薬物療法
分離部に痛みがある場合には湿布や非ステロイド性抗炎症薬(NSAIDs)で患部の炎症と痛みを抑えます。痛みが強い場合には神経根ブロック注射を行うこともあります。 - 物理療法
温熱ホットパックや低周波、干渉波などで痛みを軽減します。 - 運動療法
症状が落ち着いてきた頃を見計らい、身体の柔軟性を高めるストレッチや、腰痛の予防のための腹筋や背筋を強化するためのトレーニングを行います。
腰椎分離症は、装具療法(コルセット)と理学療法を併用することで回復を早め、スムーズな競技への復帰が期待できます*4。当院のリハビリは担当制となっており、担当する理学療法士が患者様に合わせた目標を立てて綿密な治療計画を作成して治療を進めてまいりますので、治療に対する不安感なども減らすことが可能です。
*4石谷勇人著「腰椎分離症を呈する成長期スポーツ選手の競技復帰状況」
手術療法
症状が進行して骨癒合が難しい場合や長期間の安静が難しい場合、早期のスポーツ復帰を希望される場合は手術を検討します。手術療法には以下のような種類があり、分離の程度や状態によって術法を選択します。
- 分離部修復術
分離した骨をねじで修復して固定する手術です。分離部に痛みがある場合に治療を検討します。 - 分離部切除術
痛みの原因となる神経の圧迫を取り除く手術です。分離部で神経の圧迫が起きて下肢に痛みやしびれが出ている場合に適応となります。内視鏡による手術が可能です。 - 骨移植手術
別の場所から採取した骨を偽関節部に移植する手術です。偽関節が起きている場合に治療を検討します。 - 椎体間固定術
ねじと椎体間ケージ(椎体と椎体の間に入れるかご状の器具)を用いて2つ以上の腰椎を固定する手術です。偽関節が進み、腰椎がずれている場合(腰椎分離すべり症)に適応となります。
※腰椎分離症の治療は保存治療がメインで、手術が必要になるケースはそれほど多くありませんが、手術が必要と診断した場合は適切なタイミングで石巻赤十字病院など提携先病院をご紹介いたします。
よくある質問
まとめ
腰椎分離症は、骨がまだ柔らかい成長期に多発し、オーバートレーニングによる疲労骨折で起こることがほとんどです。育ち盛りの若いスポーツ選手にとって、競技活動を一定期間停止するのはとてもつらいものですが、腰椎すべり症に移行させないためにも、完治が望める初期のうちに治療することが大切です。当院のリハビリテーションでは、担当の理学療法士が患者様と1対1で向き合い、信頼感を築きながら治療を進めてまいりますので、治療に関して分からないことやご不安な点があればお気軽にご相談ください。





