損傷部位や程度にもよりますが、競技に復帰される方も多くいらっしゃいます。
ただし、手術後の靭帯は非常に脆く、無理して動くと再断裂の可能性があるため、復帰には術後のリハビリをしっかりと行うことが前提となります。
手術前に膝関節の機能を良くしておくと術後の経過も良くなると言われています。可能であれば手術の前から膝関節や股関節、足首などのリハビリを積極的に行い、できるだけ足の機能を落とさないようにしておくことが大切です。また、あらかじめ松葉杖に慣れておき、術後の動き方を習得しておくとリハビリをスムーズに進めることが可能です。
疾患
disease
靭帯損傷とは、スポーツ時のケガや事故などが原因で膝関節の靭帯が部分的、もしくは完全に断裂してしまう状態です。強い痛みや腫れは数週間で一旦、落ち着くものの、断裂によるダメージで関節が不安定になり、将来、変形性膝関節症を発症するリスクが高くなるため、適切な治療が必要です。
靭帯損傷とは
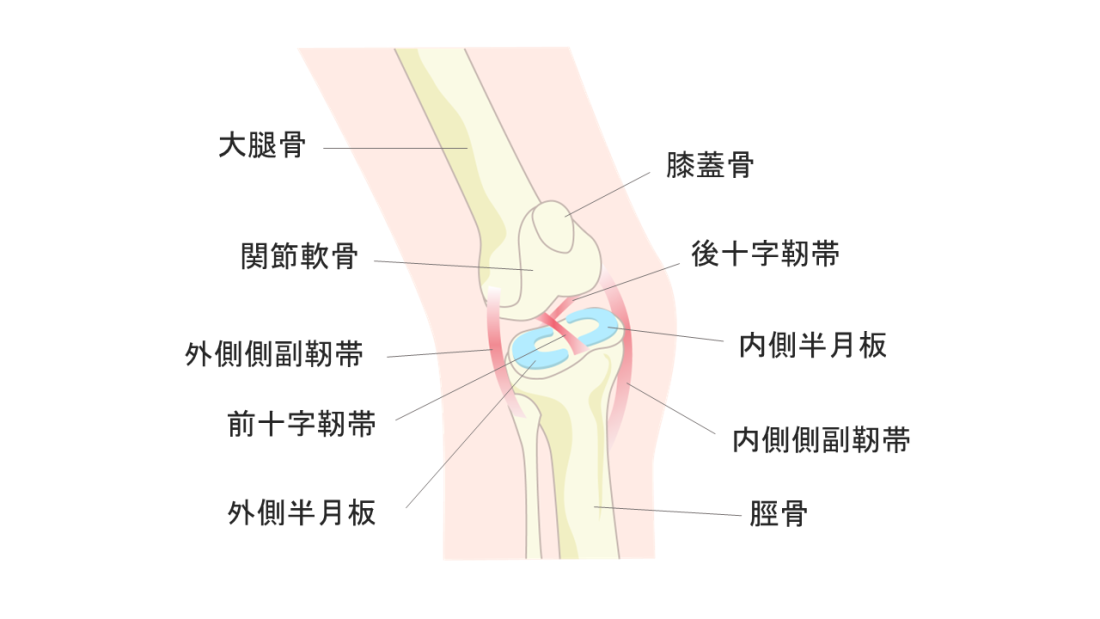
膝の関節は、大腿骨(だいたいこつ:太ももの骨)と脛骨(けいこつ:すねの骨)、膝蓋骨(しつがいこつ:膝のお皿)で構成され、それぞれの骨の表面は、直接ぶつかり合って壊れることがないよう柔らかい関節軟骨で覆われています。また、大腿骨と脛骨の間にある半月板*1が膝にかかる荷重を分散して衝撃を吸収するとともに、4本の靭帯がしっかりと骨を固定することで関節が安定し、曲げる・伸ばすといったスムーズな膝の動きが可能になっています。
*1半月板:膝関節内にある三日月のような形をした板状の柔らかい組織(線維軟骨)。膝の内側と外側にそれぞれ1枚ずつある。
靭帯損傷は、スポーツ時のケガや事故など、何らかの原因で膝に強い力が加わり、耐え切れなくなった靭帯が損傷して切れてしまう状態です。発症直後は激痛で歩けなくなることも多く、スポーツ活動はもちろん、日常生活にも大きな支障をきたします。
靭帯は、血流がない組織であり、一度切れてしまうと自然に治ることはありません。急性期を過ぎると痛みや腫れは一旦落ち着きますが、断裂部位によっては膝の不安定感(ぐらつきや歩行障害など)が残ることも多く、そのまま放置していると半月板や軟骨に過度な負荷をかけ、将来的に変形性膝関節症を発症するリスクが高くなることが分かっています。
膝関節の靭帯の種類
膝関節には4つの靭帯があり、どの方向から力が加わるかによって損傷する靭帯は異なります。
- 前十字靭帯(ぜんじゅうじじんたい:ACL)
前十字靭帯は、後十字靭帯と十文字の形で交差し、膝を捻った時にストッパーとして働くほか、すね(脛骨)が前方にずれるのを防ぐ働きがあります。前十字靭帯の損傷は、接触により膝下のすねが無理に外側に向けられた時(外反強制)やジャンプの着地で捻じれが加わった時などに起こるのが特徴です。 - 後十字靭帯(こうじゅうじじんたい:PCL)
後十字靭帯は、前十字靭帯と十文字の形で交差し、膝を捻った時のストッパーとして働くほか、すねが後方にずれるのを防ぐ働きがあります。後十字靭帯の損傷は、膝下のすねに後方への力が加わった時に起こるのが特徴で、交通事故の際、ダッシュボードにすねを強打して起こる「ダッシュボード損傷」などが広く知られています。 - 内側側副靭帯(ないそくそくふくじんたい:MCL)
内側側副靭帯は、膝の内側に位置し、すねが内側へのずれるのを防ぐ働きがあります。内側側副靭帯の損傷は、膝下のすねを無理に外側に向ける力が加わった時に起こるのが特徴です(外反強制)。 - 外側側副靭帯(がいそくそくふくじんたい:LCL)
外側側副靭帯は、膝の外側に位置し、すねが外側へのずれるのを防ぐ働きがあります。外側側副靭帯の損傷は、膝下のすねを無理に内側に向ける力が加わった時に起こるのが特徴です(内反強制)。
膝の構造や動きの特性上、靭帯損傷は前十字靭帯と内側側副靭帯で起こることが多く、外側側副靭帯を単独で損傷することは稀です。ただし、膝にかかる力が大きい場合、複数の靭帯や半月板を同時に損傷することもあり、これを「複合靭帯損傷」と言います。特に前十字靭帯、内側側副靭帯、内側半月板は同じ方向への負担で受傷するのが特徴で、この3か所を同時に損傷してしまう重症のけがは、「アンハッピートライアド(unhappy triad):不幸の3徴候」と呼ばれています。
靭帯損傷の原因
靭帯の損傷の多くはスポーツ時に起こります。ダッシュをして急に方向転換もしくはブレーキをかけた時やジャンプからの着地時などに多く発症し、激しい接触を伴うコンタクトスポーツで膝を捻った時などにも起こることがあります。
その他、スポーツ以外にも交通事故や日常生活の中での転倒、転落など、膝に強い衝撃がかかる状況で発生することがあります。
≪発生頻度の高い競技≫
バスケットボール、バレーボール、ハンドボール、サッカー、スキー、ラグビー、アメリカンフットボール、柔道など
靭帯損傷の症状
発症直後は、激しい痛みが起こり、歩けなくなることもあります。
前十字靭帯損傷の場合などは切れる瞬間、「ブツッ」という断裂音(ポップ音)を感じることもあり、患部から出血した血液が関節内に溜まると、時間差で関節に腫れが生じます(関節内血腫)。
※損傷が軽度の場合は出血が起こらないケースもあります。
このような急性期の症状は、通常、2~3週間程度で改善し、歩行が可能になることも多いです。
しかし、靭帯は切れたまま関節内に浮いた状態であり、関節に弛みが出ることで膝の不安定感(ぐらつき、歩行障害)や、膝が抜ける感覚(膝崩れ:ギビングウェイ)を起こすようになります。
次第に他の靭帯や半月板、軟骨への負荷が増し、半月板損傷や変形性膝関節症を発症してしまうと、慢性的な膝の痛みや腫れが続くようになります。
靭帯損傷の検査・診断
靭帯損傷の診断には、以下のような検査を行います。
診察・徒手検査(としゅけんさ)
診察では、発症時期や症状について詳しいお話を伺います。また、患部にストレスを与え、関節の状態を確認する以下のようなテスト(徒手検査)を行います。膝の緩み具合を数値で評価する専用の機器(ニーラックス)を用いることで診断の精度を高めることが可能です。
- ラックマンテスト
膝を30度位曲げた状態で、大腿骨と脛骨を前後に動かし、靭帯の機能状態を確認します。 - 前方引き出しテスト
膝を90度に曲げた状態で、脛骨を前方に動かすことで靭帯の機能状態を確認します。 - ピボットシフトテスト
膝を捻って伸ばした状態から少しずつ曲げていき、不安定さの有無を確認します。 - 後方引き出しテスト
膝を90度に曲げた状態で膝を立て、脛骨を前後に動かして靭帯の機能状態を確認します。

X線検査
靭帯損傷は強い衝撃によって起こることが多いため、X線検査で骨折や骨のズレの有無を確認します。ただし、X線検査では靭帯の状態を確認することはできません。
MRI検査
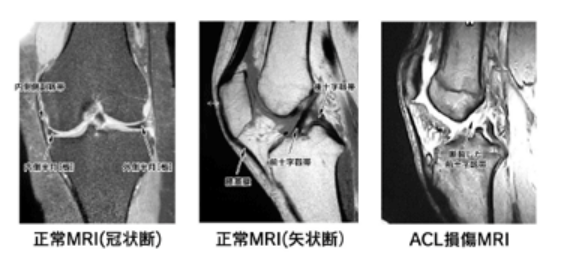
MRIは、強い磁気と電波を使い、体内を断面像として画像にする検査です。
X線検査では分からない半月板・靭帯の状態や、関節内に溜まった血腫の有無などを確認することで確定診断が可能です。
当院のMRI装置は全身が入る筒型ではなく、お身体の周りが開放されているオープンタイプですので、狭い空間が苦手という方でも安心して検査を受けることができます。また、当院ではできるだけ受診当日、もしくは翌日中に検査を行うことを心がけておりますので、検査まで何日もお待たせすることがなく、正確な検査結果を基に的確な治療を行うことが可能です。
靭帯損傷の治療
靭帯損傷の治療は、手術療法と保存的治療の大きく2種類があります。また、近年では第3の治療として、メスを使用しない再生医療も登場しています。
どの治療を行うかは、損傷部位や損傷の程度、半月板損傷の有無、不安定さの有無などにより異なり、競技への復帰の希望の有無なども考慮して慎重に決定します。
保存的治療
手術以外の方法で痛みや膝の不安定さの改善を目指します。内側側副靭帯や外側側副靭帯、後十字靭帯は多少の緩みがあっても支障がないことも多いため、単独損傷で日常生活への影響が少ない場合には保存療法を行います。おもな保存療法には以下のような種類があります。
- 薬物療法
強い痛みがある急性期は、痛み止め(非ステロイド性抗炎症薬:NSAIDs*2)の服用、外用薬(湿布)などで痛みを和らげます。あくまでもつらい痛みを一時的に改善するものであり、靭帯そのものを修復する効果はありません。
*2 NSAIDs:痛みや炎症を引き起こす「プロスタグランジン」という物質の生成を抑制することで痛みを抑える作用がある薬剤でロキソニンやボルタレンなどの種類がある。 - 装具療法
不安定になった膝をサポートするため、損傷の程度や部位に適した装具やギプスを使用して患部を固定します。膝の可動域の制限やブレを抑え、靭帯への負担を減らす効果も期待できます。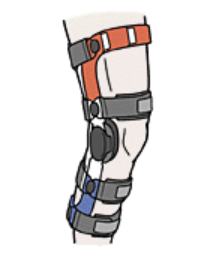
(画像引用)公益社団法人 日本整形外科学会 膝靭帯損傷 - 運動療法(リハビリテーション)
発症直後は、炎症や内出血が起きているため安静を保つ必要がありますが、関節の硬化や筋力低下を防ぐため、負荷を調整しながら物理療法(電気治療、超音波治療など)を行います。
炎症が落ち着いた頃からは、徐々に可動域を広げるストレッチやマッサージを開始します。膝への負担を減らすため、大腿四頭筋(太ももの筋肉)を中心とした筋力トレーニングも併行して行います。また、再発防止のため、靭帯に負担をかけない動き方の指導なども行います。
当院では2階のリハビリスペースで理学療法士による個別療法を行っています。担当制のため、患者様との信頼関係をしっかり築きながら最適な治療を行うことが可能です。
※その他、膝に溜まった血液を取り除く処置が必要な場合もあります。
手術療法
関節鏡と呼ばれる小型の内視鏡を使い、手術で傷んだ靭帯を治します。傷跡が小さく、術後の感染リスクが低いのが特徴です。手術には修復術と再建術の2種類があります。
前十字靭帯損傷は膝の安定性が特に重要になるため、単独の損傷でも手術が必要になるケースが多いです。また、2つ以上の靭帯や、半月板損傷を伴う複合靭帯損傷も手術が必要です。
- 靭帯修復術(じんたいしゅうふくじゅつ)
切れてしまった靭帯を縫い合わせる手術です。内側側副靭帯は単独の損傷では手術を行わないケースが多いですが、複数の靭帯に及ぶ複合損傷の場合は修復術を検討します。 - 靭帯再建術(じんたいさいけんじゅつ)
ハムストリングス(太腿やひざ裏の筋肉)や膝蓋腱(しつがいけん:膝の前側の腱)の一部を切り取って移植用の腱(自家腱)を作成し、脛骨と大腿骨に作ったトンネルに通して金属で固定する手術です。おもに前十字靭帯損傷の場合などに行われます。
※手術は2~3週間の入院が必要です。手術治療が必要になる場合、石巻赤十字病院などの提携先病院をご紹介します。

≪術後のリハビリと競技への復帰≫
手術後の靭帯は非常に脆く、無理して動くと再断裂の可能性があるため、通常、半年~1年程度のリハビリを行い、徐々に膝の機能を回復させていくことが大切です。
スポーツ選手の場合、種目や損傷状態によっても異なりますが、競技への復帰は早くて術後6か月、完全復帰には1年程かかると考えらえています。
「再生医療(CPRP-FD療法)」について
当院では、靭帯損傷の治療の新たな選択肢として、「CPRP-FD療法」と呼ばれる再生療法(バイオセラピー:人の血液や細胞を利用して行う治療)を実施しております。
※損傷の状態によっては従来から行われている手術が必要になる場合もあります。
再生医療(CPRP-FD療法)とは?
再生医療は、人の身体に備わった自己再生能力(自然治癒力)を利用して行う治療です。
血液中に含まれる血小板にはさまざまな成長因子が含まれており、何らかのケガで出血しても、やがて傷がふさがり、かさぶたになって治るのは、この血小板の高い再生能力によるものです。
近年、整形外科の分野では、血小板の高い再生能力を活用した再生医療が注目を集めており、「多血小板血漿(たけっしょうばんけっしょう:PRP)*3」と呼ばれる血小板を多く含む液体を患部に注入する「PRP療法」は、PRPに含まれる成長因子がつらい痛みを緩和し、治癒を早める効果があるとして変形性膝関節症や膝関節のケガの治療に多く用いられています。
*3 多血小板血漿(Platelet-Rich Plasma):患者様から採取した血液を遠心分離器にかけ、血小板が豊富な部分だけを抽出したもの。50mlの血液から5ml程度抽出される。
当院で導入している「CPRP-FD療法(Cell-free Platelet-Plasma Freeze Dry)」は、このPRP療法をさらに進化させた治療であり、PRPから必要な成長因子だけを抽出して活性し、専用のフィルターで白血球などの細胞成分を取り除くセルフリー加工(無細胞加工)を施すことで、成長因子がより損傷部に届きやすくなっているのが特徴です。
組織を修復する作用や抗炎症作用、さらに関節軟骨の破壊を誘発する「サイトカイン」を減らす作用のある成長因子が通常のPRPよりも多く含まれているため、より高い除痛効果が期待できます。また、凍結乾燥(フリーズドライ)加工を行うことで、成長因子の濃度を低下させることなく常温で6か月間保存できるようになり、患者様のご都合の良い時に治療を受けていただくことが可能です。
CPRP-FD療法のメリット
CPRP-FD療法は、注射で成分を注入しますので外来での治療が可能です。
また、患者様ご自身の血液を使用するため、拒絶反応やアレルギー反応が起こりにくく、繰り返し治療を受けることが可能です。一度の治療で2年程度効果が持続し、従来のPRP 療法に比べて腫れや痛みなどの副作用が少ないのも大きなメリットです。
個人の血小板に含まれる成長因子を活用するため、効果には個人差がありますが、当院では、治療を受けた9割の方の痛みが半分程度に減少するなど、良好な結果が得られています。
CPRP-FD療法は治療後のリハビリが非常に重要であり、当院では担当の理学療法士が丁寧にアフターフォローを行うため、治療の効果を最大限活かすことが可能です。
※再生医療についての情報は、こちらの記事をお読みください
よくある質問
まとめ
膝関節は、立つ、歩く、座るなど、あらゆる動作に関わる重要な組織であり、靭帯の機能が失われると日常の生活に大きな支障をきたすため、早期に適切な治療を行うことが重要です。
当院では、迅速な検査を行い、正確な検査結果を基に、患者様に最適な治療をご提案させていただきます。地域初の再生医療による治療も行っておりますので、靭帯の損傷でお困りの方はぜひご相談ください。





